前立腺がんについて
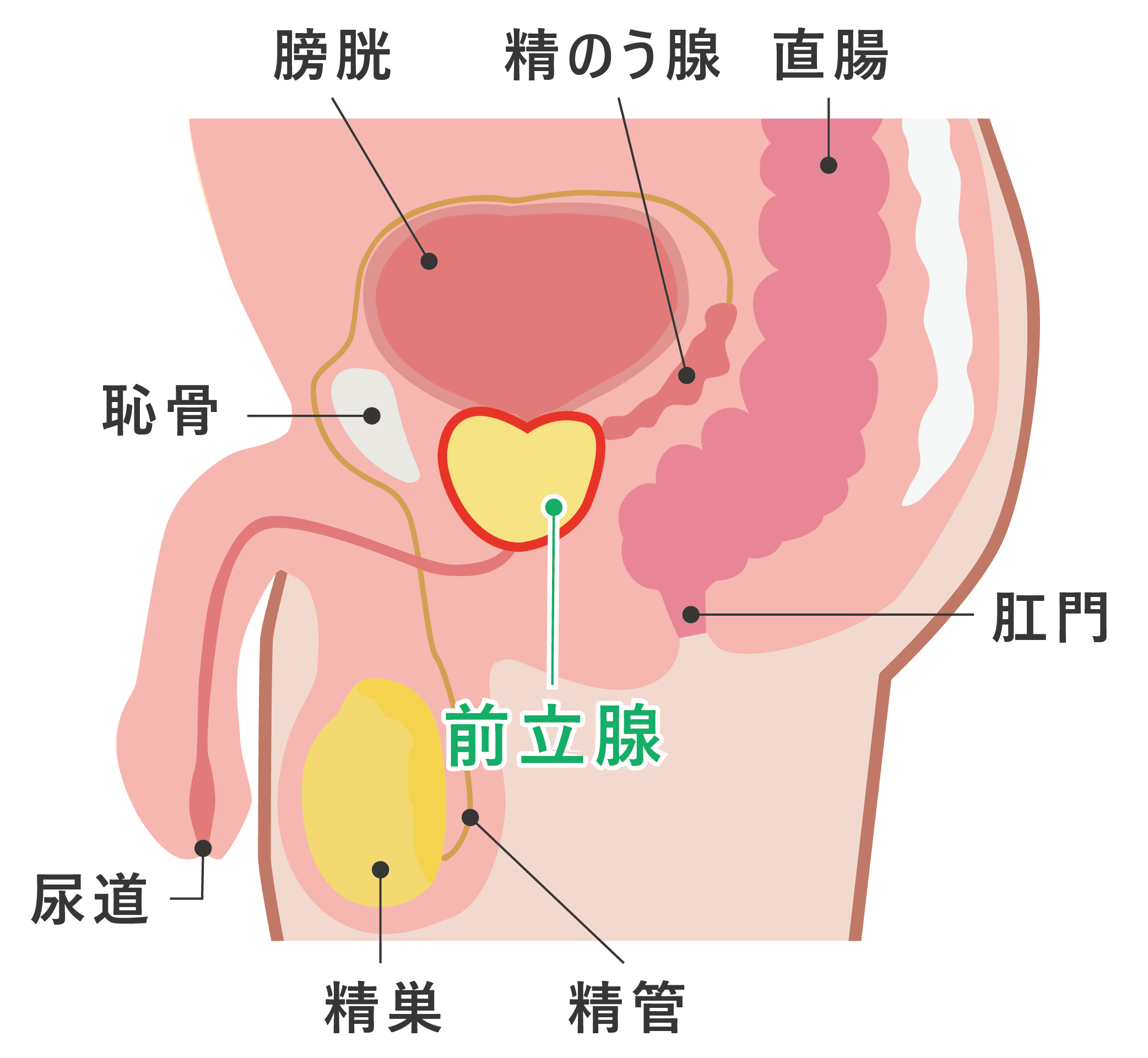
前立腺とは、男性のみにある臓器で膀胱のすぐ下にあります。前立腺の細胞が正常な細胞増殖機能を失い、無秩序に自己増殖することにより発生します。近くのリンパ節や骨に転移することが多く、肺、肝臓などに転移することもあります。早期に発見すれば治癒することが可能です。前立腺がんの中には、進行がゆっくりで寿命に影響しないと考えられるがんもあります。
症状
早期の前立腺がんは、多くの場合自覚症状がありません。しかし、排尿困難(尿が出にくい)、頻尿(排尿の回数が多い)などの前立腺肥大症の症状と紛らわしい症状のかたが多くおられます。がんが進行すると、上記のような排尿の症状に加えて、血尿や、腰痛などの骨への転移による痛みがみられることがあります。
検査
主な検査はPSA採血検査、直腸診、前立腺MRIです。これらの検査で前立腺がんが疑われる場合には、経直腸エコーガイド下前立腺生検を行います。がんが見つかれば、がんの広がりや転移の有無は腹部CT検査や骨シンチグラムなどの画像検査で調べます。
直腸診・経直腸エコー(経直腸的前立腺超音波検査)
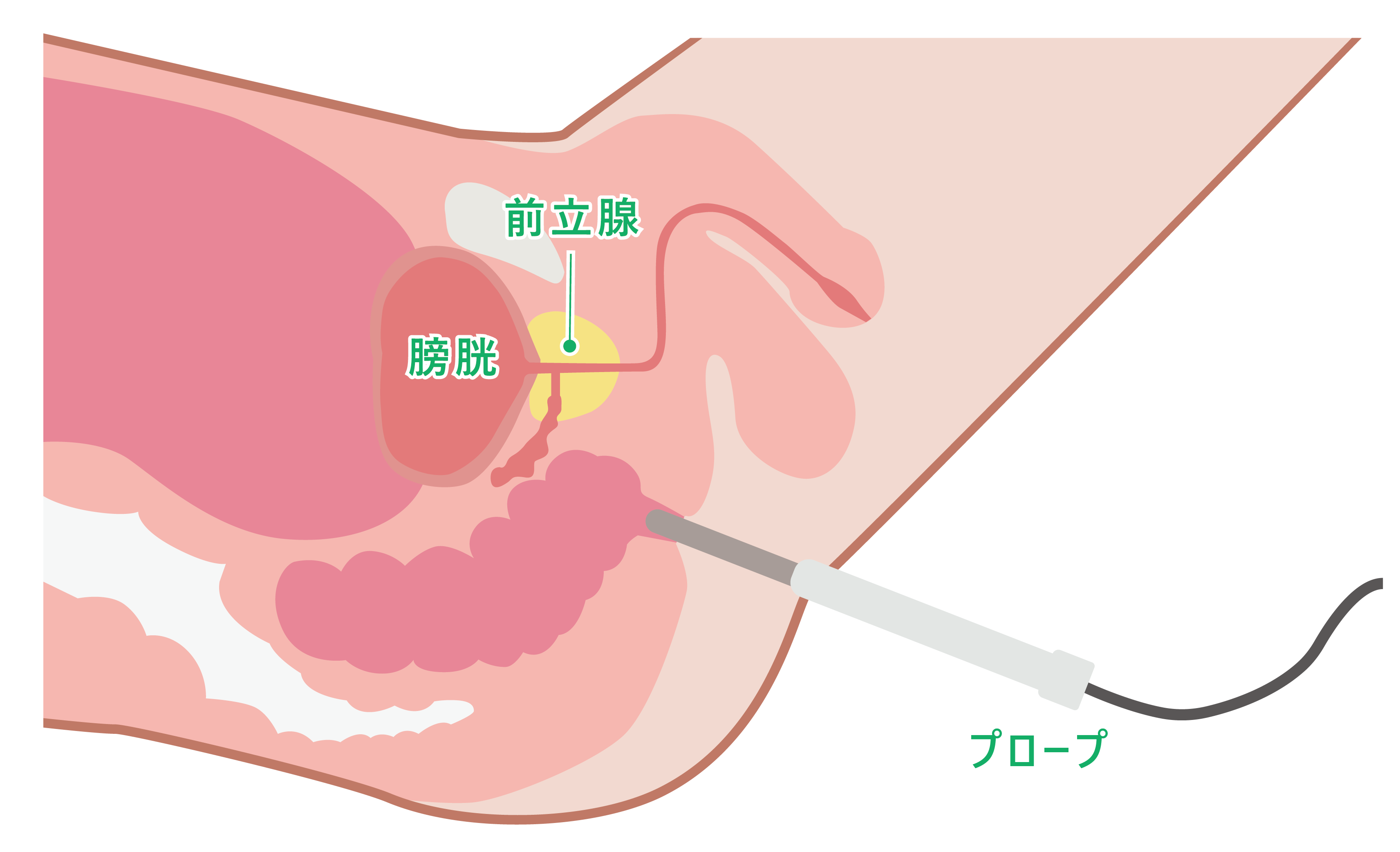
直腸診は、医師が肛門から指を挿入して前立腺の状態を確認する検査です。前立腺の表面に凹凸があったり、左右非対称であったりした場合には前立腺がんを疑います。経直腸エコーは、超音波を発する器具(プローブ)を肛門から挿入して、前立腺の大きさや中の性状を調べる検査です。
前立腺MRI
前立腺がんの有無を患者さんに負担をかけずに調べる最良の方法です。最近では経直腸エコーに代わって第一に行われることが多いです。
(体の中に金属を埋め込むような手術をされた患者さんや、MRI非対応の心臓ペースメーカー装着の患者さんなどは検査できません。)
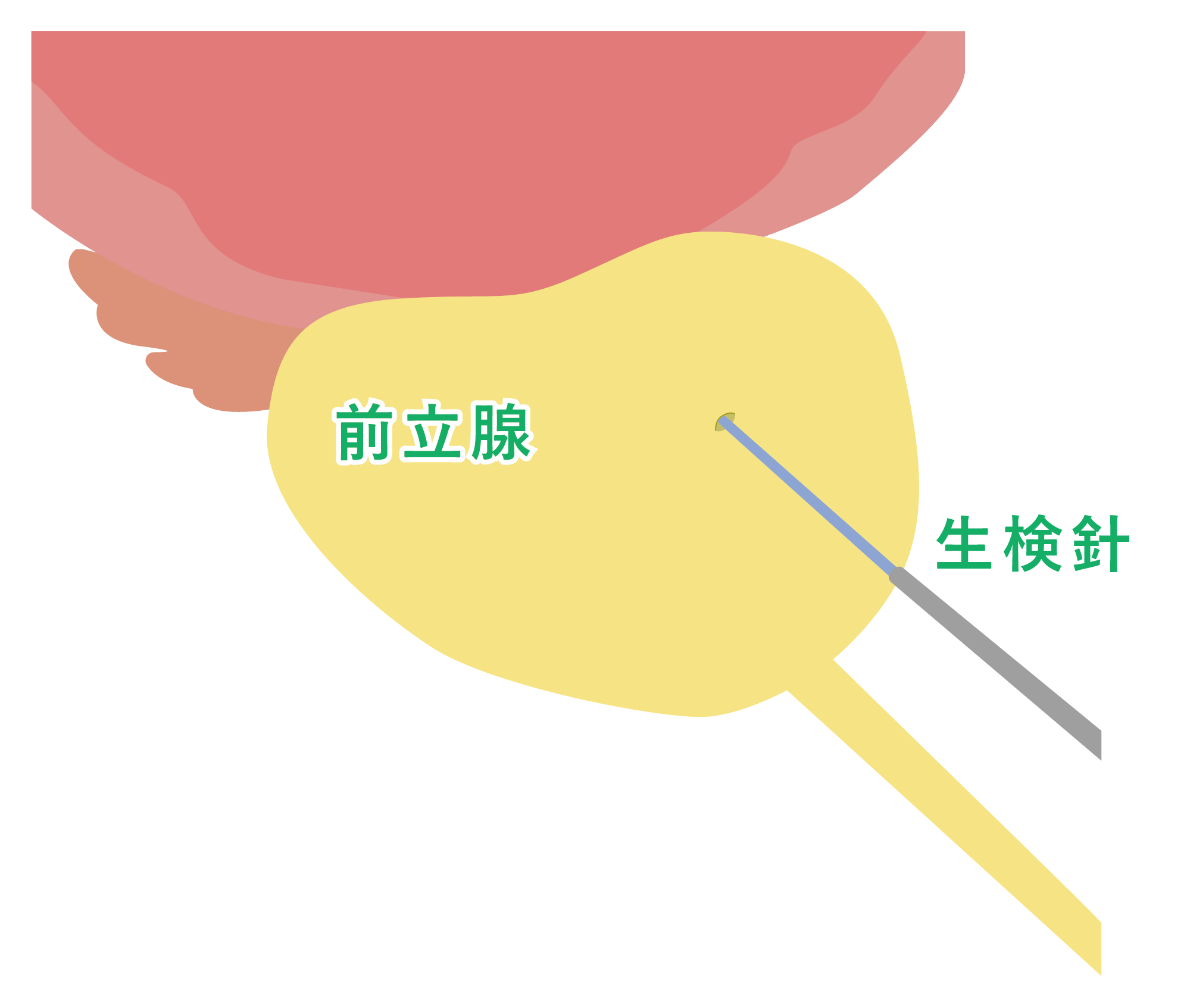
前立腺針生検(組織検査)
確定診断の為に行われる検査です。超音波による画像で前立腺の状態をみながら、細い特殊な生検針で前立腺を刺して組織を採取します。初回の生検では10~12カ所の組織採取を行います。当院では1泊2日の短期入院で行っています。
治療方法
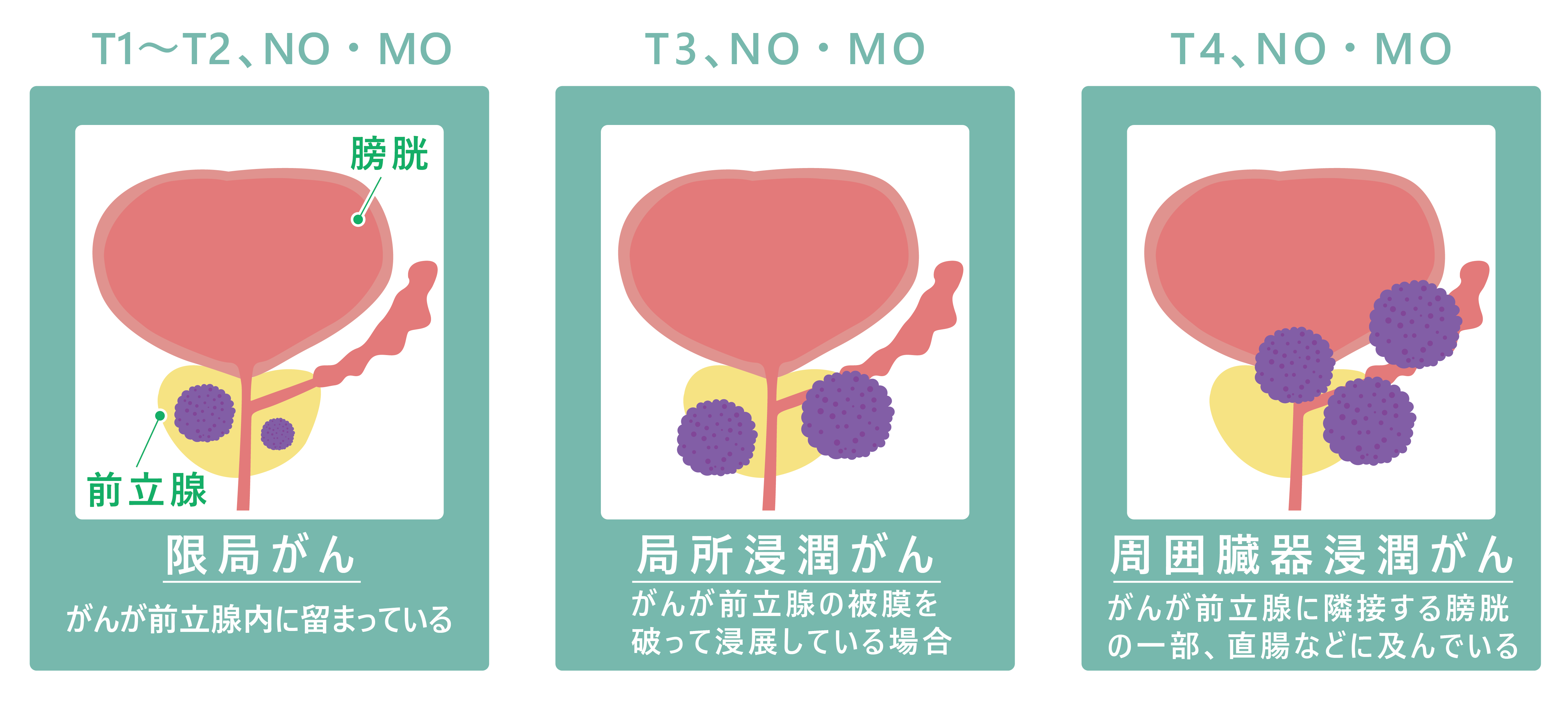
前立腺がんのステージ
治療方法は、がんの進行度(病期)やがんの性質、患者さんの希望や生活環境、年齢を含めた体の状態などを総合的に検討し、医師と話し合って決めていきます。また、がんの治療が生殖能力に影響することがありますので、治療開始前に担当医にご相談下さい。
| T1 | 直腸診で明らかにならず、偶然に発見されたがん |
| T1a | 前立腺肥大症などの手術で切り取った組織の5%以下に発見されたがん |
| T1b | 前立腺肥大症などの手術で切り取った組織の5%を超えて発見されたがん |
| T1c | PSAの上昇などのため、針生検によって発見されたがん |
| T2 | 直腸診で以上がみられ、前立腺内にとどまるがん |
| T2a | 左右どちらかの1/2までにとどまるがん |
| T2b | 左右のどちらかだけ1/2を超えるがん |
| T2c | 左右の両方に及ぶがん |
| T3 | 前立腺をおおう膜(被膜)を超えて広がったがん |
| T3a | 被膜の外に広がっているがん(片方または左右両方、顕微鏡的な膀胱への浸潤) |
| T3b | 精のうまで及んだがん |
| T4 | 前立腺に隣接する組織(膀胱、直腸、骨盤壁など)に及んだがん |
| N0 | 所属リンパ節への転移はない |
| N1 | 所属リンパ節への転移がある |
| M0 | 遠隔転移はない |
| M1 | 遠隔転移がある |
(c) 国立研究開発法人国立がん研究センター 前立腺がんについて 表1 前立腺がんの病期分類より引用
手術療法
外科治療
従来開腹手術、腹腔鏡手術が行われてきましたが、現在根治手術のなかで最も推奨されるのがロボット支援腹腔鏡下前立腺全摘除術(RARP)です。
ロボット支援腹腔鏡下前立腺全摘除術(RARP)
ロボット手術は、上腹部に小さな穴を数カ所(当院では6か所)開けて、精密なカメラや鉗子を持つ手術用ロボット(ダヴィンチ)を遠隔操作して行う方法です。いわゆる手ぶれがなく、拡大画面を見ながら精密な手術ができます。ロボット手術では、開腹手術と同等の制がん効果(がん細胞の増殖抑制効果)があり、開腹手術に比べ創が小さく、合併症発現率がより低く、術後回復も速やかといわれています。
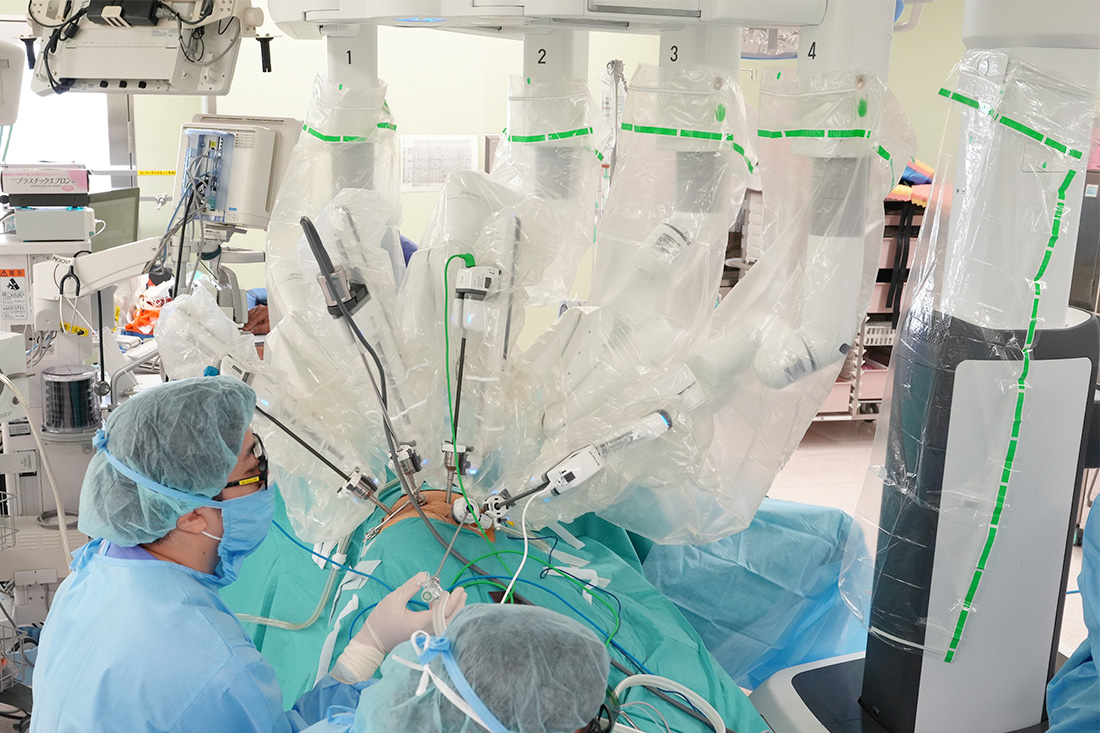
医師の手の動きを再現し、手術を行う
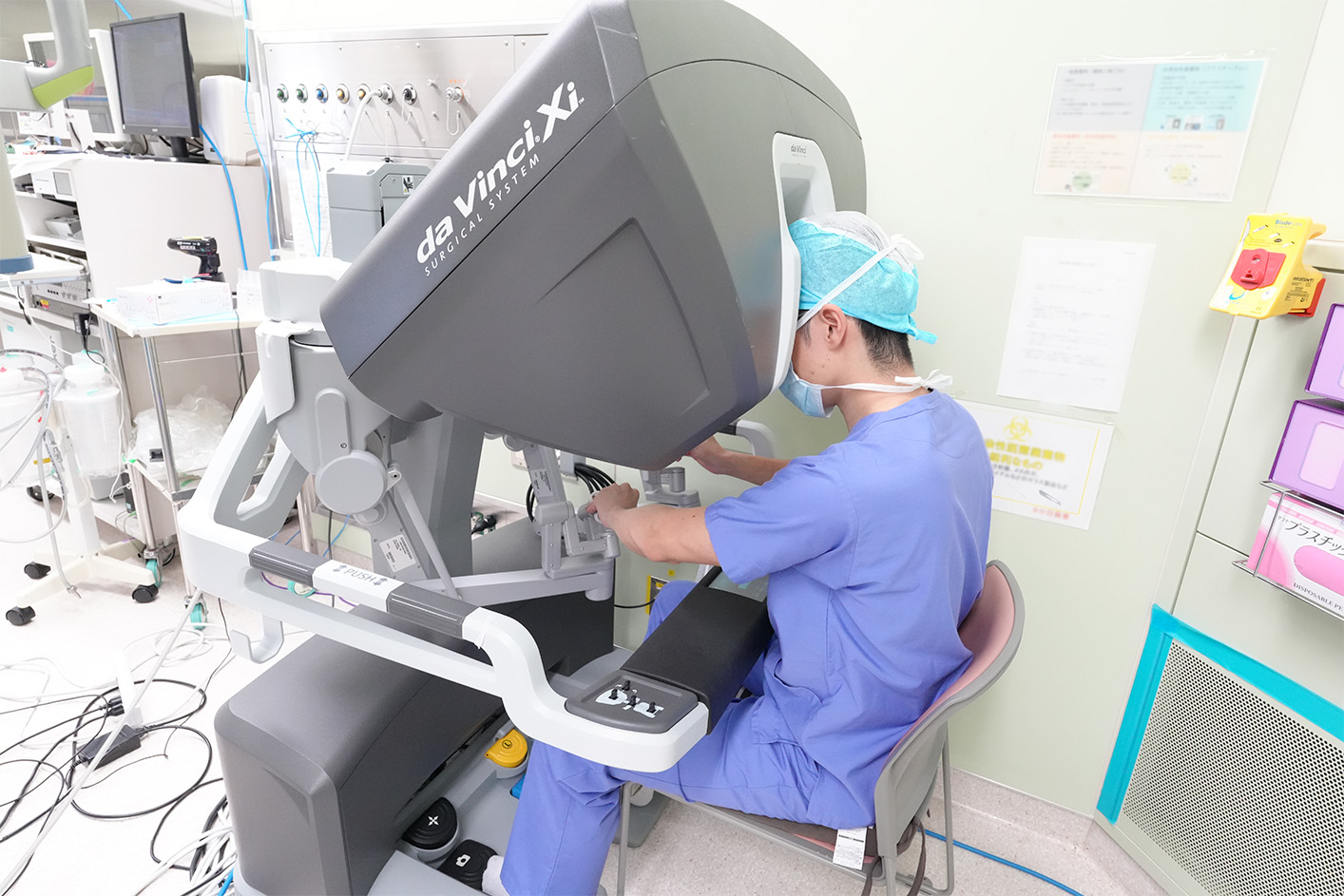
医師が操作を行うサージョンコンソール
術後合併症
尿失禁と性機能障害(ED)のリスクがあります。前立腺はそもそも尿が漏れないように尿の禁制を保つ重大な働きがあります。この臓器が丸ごとなくなるわけですから、尿もれに関してはそれだけで条件が悪くなります。その上、尿を締めておく尿道括約筋、それを支配する神経などが大なり小なり傷つきますのでさらに条件が悪くなります。尿失禁は多くの場合手術後数か月続きますが、術後半年程度の生活に支障ないほどに回復します。しかし、完全に治すことは難しい場合もあります。また性機能障害(ED)も必発の合併症です。神経温存手術によりある程度の機能の回復できる場合もありますが、一般的にはかなり厳しいと思っていただいたほうが良いです。
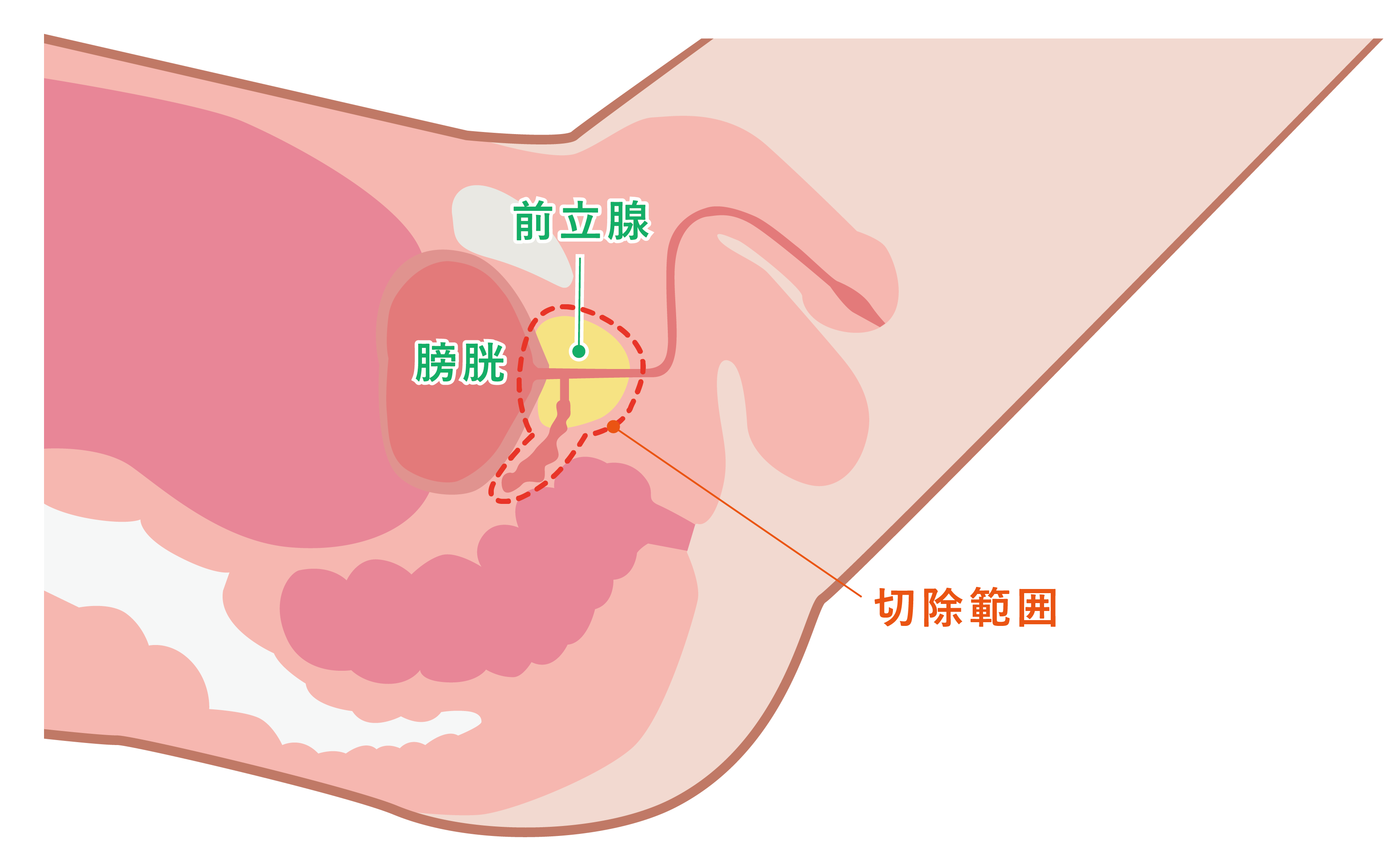
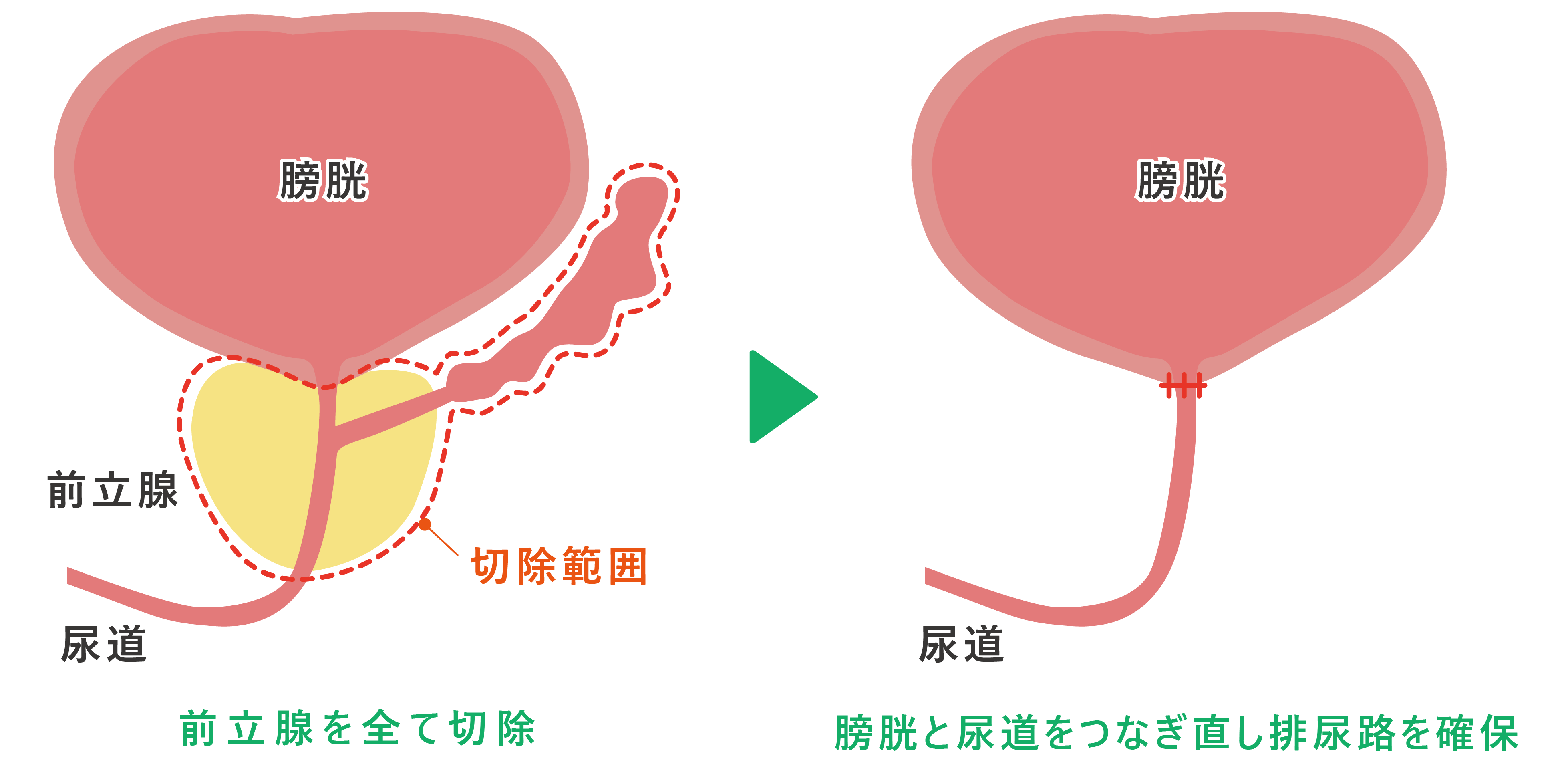
放射線治療
放射線治療は、高エネルギーのX線や電子線を照射してがん細胞を傷害し、がんを小さくする療法です。外照射療法と、組織内照射療法があります。当院では強度変調放射線療法(IMRT)にて精密な照射を行っております。現在は標準的に計20回(週5回で4週間)の治療を行っています。直腸への誤照射を避けるため、ハイドロゲル・スペーサーの留置も行っています。
薬物療法
前立腺がんには、精巣や副腎から分泌されるアンドロゲン(男性ホルモン)の刺激で病気が進行する性質があります。内分泌療法は、アンドロゲンの分泌や働きを妨げる薬によって前立腺がんの勢いを抑える治療です。内分泌療法は全身状態が思わしくなく手術や放射線治療を行うことが難しい場合や、放射線治療の前あるいは前後に補助治療として、がんがほかの臓器に転移した場合の全身治療として行われます。最近ではより効果的に男性ホルモンを抑制する新規ホルモン剤も使用可能になっています。
化学療法
化学療法は薬を点滴することにより、がん細胞を消滅させたり小さくしたりすることを目的として行います。一般的には、転移があるがんで、内分泌療法の効果がなくなった患者さんに対して行います。
スタッフ

専門分野
泌尿器科腫瘍
男性性機能
学会専門医・認定医
日本泌尿器科学会泌尿器科専門医・指導医
ダヴィンチサージカルシステム認定資格
厚生労働省認定臨床研修指導医
医学博士
関連するニュース記事
- 2025.03.31患者さん向け
- 2025.02.26患者さん向け
- 2025.02.05患者さん向け
- 2025.01.23患者さん向け





